全国の基幹的医療機関に配置されている『ロハス・メディカル』の発行元が、
その経験と人的ネットワークを生かし、科学的根拠のある健康情報を厳選してお届けするサイトです。
情報は大きく8つのカテゴリーに分類され、右上のカテゴリーボタンから、それぞれのページへ移動できます。
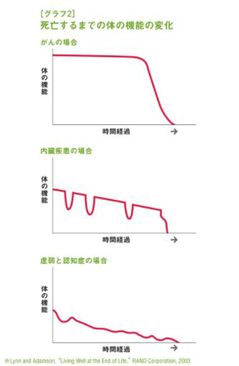
死ぬまでの身体機能の変化は3パターン
前回は在宅医の小野沢滋氏について書いたが、彼から聞いて目から鱗の落ちる思いをした話がある。在宅医療患者など自力で動くことが困難になった人の、身体機能の低下していく具合は大きく分けて3パターンになるという話だ。書籍「地域包括ケアの課題と未来」、ロハス・メディカル2014年10月号「介護は家族で、の因習が日本の未来を暗くする」(ロハス・メディカル2014年10月号)にも書いてあるので、ぜひご覧いただきたい。
ロハス・メディカル論説委員 熊田梨恵
その3パターンというのは具体的に以下の図のようになっている(ロハス・メディカル2014年10月号より抜粋)。
記事によると、
一つ目が悪性腫瘍。亡くなる直前に急激に身体機能が落ちる。それまでは普段と変わらない状態が保たれるため、普通に動いたり、コミュニケーションをとることが可能。
二つ目は心臓や肺などの内臓疾患。心筋梗塞や慢性閉塞性肺疾患の増悪など症状の悪化を何度か繰り返し、そのたびに機能が低下する。
三つ目は老衰や認知症。時間と床に徐々に機能が低下しながら看取りに向かう。寝たきりの期間が長く、最終的にコミュニケーションがとれなくなる。
筆者が「目から鱗」と思ったのは、それまで漠然としていた看取りの時期の患者のイメージが、この図によって突如想像できるようになったからだ。日本人の死因の多くはがんや心疾患、脳血管疾患や老衰なので、この図を知っておけば、もし身近な人がそれらの病気になった時にその後のイメージしやすくなると思った。
看取りについて漠然と「怖い」「どうしたらいいのか分からない」などと思ったりするのは、その時期の患者の症状や状態についてのイメージがないことも大きく影響していると思う。だから、死亡していくまでにおおよそどのような身体機能の変化を辿っていくのかを知っていたら、心の準備がしやすくなると思う。
そう思ったので、そういう話題になった時はよくこの話を伝えるようにしている。すると多くの人が「分かりやすい」と頷く。
大切な人達の最期に関わることは多くの人が経験することだと思う。書籍と記事に代表的な疾患の生存期間などのデータも載っているので、ぜひ知ってもらいたいと思っている。
小野沢滋氏の書いた関連記事
亀田総合病院地域医療学講座
●急性期病院から退院 最善の道は針の穴ほど(ロハス・メディカル2014年8月号)
●介護は家族で、の因習が日本の未来を暗くする(ロハス・メディカル2014年10月号)
●メタボ健診よりも虐待健診を(ロハス・メディカル2014年12月号)
●在宅医療の役割分担 医師は基本的に裏方(ロハス・メディカル2015年3月号)
●孤独死は減らせるのか(ロハス・メディカル2015年4月号)
●医者の出す薬は効くのか? 多剤投与の害悪(ロハス・メディカル2015年5月号)