全国の基幹的医療機関に配置されている『ロハス・メディカル』の発行元が、
その経験と人的ネットワークを生かし、科学的根拠のある健康情報を厳選してお届けするサイトです。
情報は大きく8つのカテゴリーに分類され、右上のカテゴリーボタンから、それぞれのページへ移動できます。
!な、むし歯治療ガイドライン
※情報は基本的に「ロハス・メディカル」本誌発行時点のものを掲載しております。特に監修者の肩書などは、変わっている可能性があります。
むし歯の治療は、麻酔をしてゴリゴリ削って、被せて、でも数年でまたむし歯になって、の繰り返し。最終的には神経や歯そのものを抜くしかない――、そう思い込んでいませんか。しかし、日本で開発された技術が元になって、世界の潮流は「できるだけ歯を残す」方へ向かい始めています。日本には、その考え方の治療ガイドラインも存在します。
ロハス・メディカル専任編集委員 堀米香奈子(米ミシガン大学環境学修士)
厚生労働省の歯科疾患実態調査(平成23年)によると、成人の何と9割以上が虫歯を患っています。同じ調査から、70歳代では平均10本余り、80歳代では平均16本余り、自分の歯を失っていることも分かります。
多くの人が歯を失ってきた理由の一つが、「念のため広めに削って詰める、もしくは被せる」むし歯治療です。大抵は詰めたり被せたりした所から再びむし歯になり、また削って、と数年おきにやっているうち、自分の歯はどんどん小さくなっていくのです。
さらに、いわゆる「歯の神経」(正式名称は「歯髄」。血管や水分を含んだゼリー状のものが詰まっています)までむし歯が達していたら、当たり前のように神経を抜いています。ところがそうすると、歯への栄養供給がストップし、水を断たれた木が枯れるように「死んだ歯」となってしまうのです。
世界的に「予防歯学の父」とも呼ばれるスウェーデンのアクセルソン博士らは、1970年代から30年間の口腔ケアに関する調査で、歯髄が生きていない歯は脆く壊れやすくなって結局失われてしまうことが多いのを確認しています。最終的には抜歯を余儀なくされ、入れ歯やブリッジ※1、インプラント※2といった代替物に頼ることになります。
※1......健康な両隣の歯を土台にした人工歯。両隣の歯もまとめて被せ物をするために、大きく削らねばならない。
※2......骨に金属製の人工歯根を埋め込み、その上に人工歯を装着したもの。2012年度より病院(病床数20以上)で条件を満たした場合のみ保険適用となった。
今回ご紹介する『う蝕治療ガイドライン』(日本歯科保存学会編、2009年。「う蝕」は「むし歯」にあたる専門用語)は、従来の治療を見直し、「できるだけ削らず歯髄も抜かず歯を残す」という考え方に基づいたものです。
むし歯とは何か
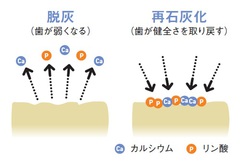 日本歯科医師会のサイトによれば、口の中に棲み着いたミュータンス菌などが私たちの食べる糖などを栄養に酸を作り出し、その酸で歯が溶けて(「脱灰」と言います。カルシウム等のミネラルが溶け出す状態)、黒い色になったり穴が開いたりする。それがむし歯とのことです。
日本歯科医師会のサイトによれば、口の中に棲み着いたミュータンス菌などが私たちの食べる糖などを栄養に酸を作り出し、その酸で歯が溶けて(「脱灰」と言います。カルシウム等のミネラルが溶け出す状態)、黒い色になったり穴が開いたりする。それがむし歯とのことです。
ミュータンス菌は、1924年にイギリスのクラーク博士によって発見されました。1950年代になって、米国のオーランド氏が無菌動物でむし歯は発生しないことを確認し、1960年に同国のフィッツジェラルド氏らが虫歯は細菌感染症であることを示しました(コラム参照)。ミュータンス菌がむし歯の原因と証明されたのは1970年代以降のことです。
ある程度の時間、食べカスとそこに集まる細菌の塊(歯垢、プラーク)が放置されて、歯が酸にさらされ続けると、むし歯となるのです。
感染症だから伝染る「むし歯菌」がむし歯の原因ということは広く知られている知識と思いますが、意外と認識されていないのが、感染症である以上「人から伝染され、人に伝染すものだ」という点ではないでしょうか。
生まれたての赤ちゃんの口内にむし歯菌はいません。生後、主に母親などの養育者からむし歯菌を伝染されるのです。1989年に米国で、DNAパターンの比較から母子感染の事実が確認されています。
歯垢は今のところ、適切なブラッシング、つまり歯磨きによって除去するしかないようです。様々な洗口液(マウスウォッシュやデンタルリンス)も売られていますが、人を対象として歯垢の分解効果がきちんと実証されたものは、まだありません。
ところで、磨き残された歯垢部分は別にして、脱灰は本来ずっと続くわけではありません。食後しばらくすると唾液が食べカスを洗い流し、酸を中和し始めます。そして唾液に含まれるカルシウムやリンなどのミネラルも歯に戻り始めるのです(「再石灰化」と言います)。
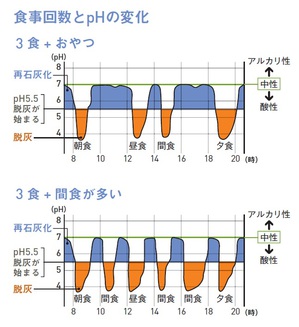
この脱灰と再石灰化のサイクルをグラフ化したのが、「ステファン曲線」(右図)。1943年、当時最も歯科研究の進んでいた北欧、スウェーデンのステファン博士が発表したものでそれを見ると、エナメル質(表面の硬い層)の脱灰と再石灰化の境目は、pH5.5辺りと分かります。
糖分などを摂り過ぎたり、だらだら間食したりすると、酸性が続きます。規則正しい食生活(上)に比べ、間食をした場合(下)は再石灰化の時間がぐんと減ります。こうして脱灰と再石灰化のバランスが崩れた時、むし歯が進行してしまうのです。
いったんむし歯になると、その傷に歯垢もたまりやすくなる悪循環で、放っておいたら進行します。そこで従来、原因菌が棲み着いている褐色の部位を完全に取り除いて代用材料(医療用セメントや金属、医療用プラスチック等)で修復する治療法が行われてきました。少しでも変色している部分は、すべて感染しているとみなされ、削る対象とされてきたのです。
ただ本当に全部削る必要があったかと言うと、1970年までに複数の研究から、象牙質と呼ばれる比較的柔らかい層までむし歯が達していても、「完全に蝕まれて、もう再石灰化の見込みもなく、削っても痛くない部分」(外層)と、その下にある「部分的に脱灰は起こしているけれども必ずしも細菌感染は起こしておらず、再石灰化が可能な部分」(内層)の2層に分けられることが明らかになり、外層だけ削れば十分ということが分かってきたのです。
しかし、ガイドライン作成委員会の桃井保子委員長(鶴見大学教授)によれば、「歯の修復のための優れた接着剤が未発達だったので、金属を被せたり詰め物を取れないようにする技術的な要請から、歯を感染部分よりも大きく削り取ることが普通に行われ続けた」のだそうです。
削らず抜かず
転機は1978年、歯に隙間なく接着し、歯髄へダメージのない修復材料が日本で開発、販売されたことでした。開発に携わった総山孝雄・東京医科歯科大教授(当時)は、象牙質のむし歯が2層に分けられる事実を発見した研究者の一人であり、自ら外層と内層を識別する検知液も作りました。そして、外層は除去し内層は極力保持する「最小限の歯質削除」を世界に先駆けて提唱したのです。

それから四半世紀、「最小の侵襲」を旨とし、再石灰化のメカニズムに着目した新たな治療概念が、ようやく国際歯科連盟によって「ミニマル・インターベンション」(MI)として確立され、提唱されるようになりました(表)。
このMIの理念に基づき、世界で初めて具体的なむし歯治療の標準指針として作成されたのが、『う蝕治療ガイドライン』というわけです。
ガイドラインでは、初期むし歯の診断法、削るべきと判断されるむし歯の程度、中等度のむし歯の切除範囲、歯髄に達したむし歯への対応、奥歯の治療法の比較検討、再修復と補修の比較検討などが、基本的にエビデンスと共に示されています。
象徴的なのは、「非侵襲性間接覆髄」(2010年度診療報酬改定で、一般の人にも分かりやすい「歯髄温存療法」に名称変更)が推奨されていることです。
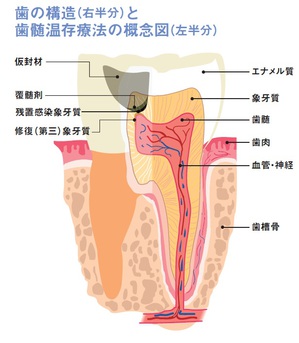
これは、むし歯になった歯質を完全に除かず、麻酔なしでも痛みを感じない範囲の除去にとどめるものです。そこに薬を置いて仮の封をし、残った部分の無菌化と再石灰化を促します。1カ月から3カ月経った後に仮の封を取って状態チェックを行い、改善がなければ4回まで同じことを繰り返します。再石灰化したらコンポジットレジンと呼ばれる歯科用プラスチックや歯科セメントで最終的な封をする、という手法です。
この手法を推奨する背景として、歯髄を温存することは歯の延命につながる旨、ガイドラインには記されています。歯髄は、新たな象牙質を作ったり、水分を補給して歯を瑞々しく保ったり、細菌をはじめ様々な外敵に対する防御反応を司ったりしています。歯髄があると痛みなどの症状が出て、歯にトラブルが生じたことを早めに自覚することもできます。歯髄保護は様々な点で重要なのです。
象牙質のむし歯が2層に分かれ、内層では再石灰化が可能、というのも健康な歯髄があってこその話。要するに、かなり進行したむし歯でも、安易に歯髄を抜いてはいけない、ということです。そのための手法が日本で確立されてきているということなんですね。桃井委員長も「歯科の保存療法は、今や日本が世界で最も進んでいるんです」と胸を張ります。
普及を阻むもの
ガイドラインには「利用者は歯科医師とする」「画一的なう蝕治療を強制するものではありません」というコメントと同時に「標準的な指針として臨床現場で今後広く活用されることを期待しております」と書かれています。
公開から3年半、皆さんのむし歯治療はガイドラインに則って進められているでしょうか?
もし普及していないとしたら、その原因は何でしょう。
桃井委員長によれば、歯髄温存療法は、症例の見極めが難しく、高い技術も必要で、失敗すると歯髄を抜くこととなるため普及しにくい面はあるそうです。
加えてよく指摘されるのが、診療報酬の問題です。例えば歯髄温存療法は、歯1本について「150点」(1点は10円)です。数カ月要する手のかかる治療なのに、たった1500円。対して、生きている歯髄を切断するのは「230点」、歯髄を抜くのは「220点~570点」です。これでは歯髄温存より、麻酔を打って歯髄も抜いて......を選ぶ開業歯科医が多くなっても仕方ないかもしれません。
そうは言っても科学的根拠に基づいて作成されたガイドラインですから、則った治療を望むのは患者として当然で、歯科医の良し悪しを見極めるためにも内容を把握しておきたいところですよね。
現状、日本歯科医学会(日本歯科保存学会はその分科会)のサイトからリンクが張られ公開されてはいますが、専門用語の並んだもので素人が理解するのは困難です。
桃井委員長は「現在、2009年に公開したガイドラインの改訂作業を進めています。それが終わり次第、一般の方向けの分かりやすいガイドラインも作成したいと考えています」と話します。完成が待たれますね。

